Benvenuti nella sezione dedicata alla “Scienza”
Le malattie autoinfiammatorie rare possono rappresentare un campo minato. Sono state fatte molte ricerche per comprendere queste malattie e la genetica che sta alla loro base, tuttavia i risultati ottenuti sono molto complessi e non pienamente comprensibili — nemmeno da parte degli esperti! Molti fanno riferimento a differenze nel patrimonio genetico (DNA) tra le persone. È normale che ci siano differenze di DNA tra le persone — difficilmente le persone sono identiche — tuttavia ogni tanto un cambiamento minimo (un cambiamento in tre miliardi di coppie di basi di DNA) ha grandi effetti a valle (come l’effetto domino che si ha spingendo la prima carta di una lunga serie di carte collegate). In questa sezione del sito dedicata alla scienza descriviamo i punti salienti di quello che oggi la scienza conosce riguardo alle minuscole variazioni di DNA che portano a malattie autoinfiammatorie rare; descriviamo inoltre alcune delle malattie derivanti da tali variazioni, quali la malattia di Still (con le due forme SJIA e AOSD), CAPS, SJIA, FMF, TRAPS, HIDS e gotta. Leggete per saperne di più.
Malattie Autoinfiammatorie
Invasori del corpo: Come ci protegge il corpo
Un sistema immunitario sano: le difese del corpo contro i germi
Tutti noi sappiamo che è fondamentale avere un sistema immunitario sano per combattere i germi che possono causare malesseri o malattie. Tra questi troviamo i comuni virus (cause di raffreddori o influenze) che sembrano affliggerci ogni inverno, i batteri (come lo streptococco, che può causare il mal di gola) e altri germi (come i virus gastrointestinali).
La pelle e le mucose (ad esempio quelle che rivestono la parte interna del naso) costituiscono la prima barriera per impedire ai germi di entrare nel corpo. Seguono la nostra saliva, il sudore e le lacrime (le difese ‘chimiche’ del nostro corpo), che contengono sostanze (come gli enzimi) in grado di uccidere i germi. Una volta detto questo, potete pensare a cose diverse ogni volta che i vostri occhi lacrimano o il vostro naso gocciola …
Se i germi riescono a entrare nel corpo il sistema immunitario forma la seconda linea di difesa per impedire loro di crescere e moltiplicarsi. Il sistema immunitario è costituito da cellule sentinella e sostanze messaggere (citochine) che circolano nel sangue, rilevano e combattono i germi invasori.
Infezione: Quando i germi invadono
Scopri ora come alcune difese immunitarie si attivano anche senza “invasori”, causando “fuoco amico” su di noi con malattie autoinfiammatorie.
Quando i germi invadono il corpo e causano un’infezione, due parti del sistema immunitario collaborano per combattere gli invasori:
- Una normale infezione viene combattuta prima di tutto dalla risposta automatica agli invasori (Sistema immunitario innato) tramite il processo di infiammazione che spinge le cellule a “mangiare” gli invasori (pensate a Pacman!) Se questo non basta per distruggerli, interviene il sistema immunitario acquisito.
- Il Sistema immunitario acquisito “impara a conoscere” il germe e poi sviluppa gli anticorpi specifici per quel germe. Gli anticorpi si legano e si aggregano ai germi in modo da poterli distruggere. Inoltre, il sistema immunitario acquisito “si ricorda” di quel germe ed è in grado di produrre anticorpi specifici per quel germe in tempi molto rapidi pescando dalla “memoria del sistema immunitario” qualora lo stesso germe invada nuovamente il corpo. Possiamo beneficiare della capacità del corpo di ricordare le precedenti invasioni di germi quando ci vacciniamo contro le malattie.
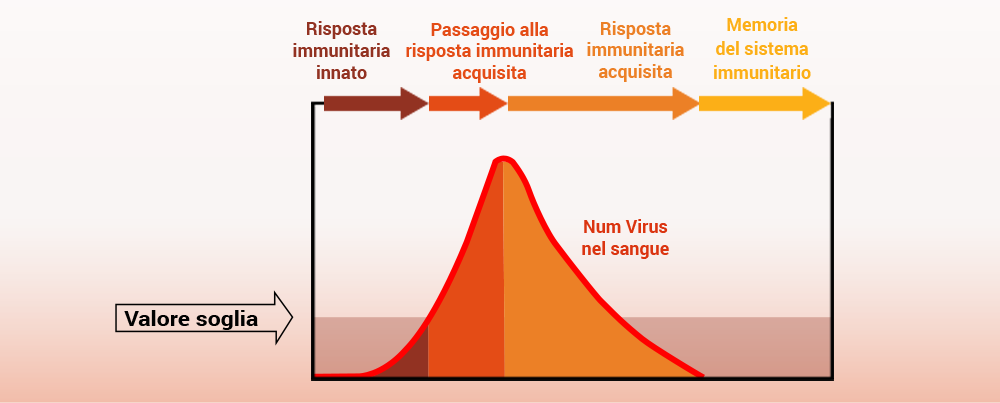
Sviluppo di una risposta immunitaria sana ai germi
Fuoco amico: malattie autoinfiammatorie
Cosa sono le malattie autoinfiammatorie
Le malattie autoinfiammatorie sono condizioni in cui la risposta infiammatoria sembra verificarsi in modo automatico o “autonomo”, anziché come risposta a germi invasori. Questa autoinfiammazione coinvolge il sistema immunitario innato aspecifico[1] e si verifica in alcune persone periodicamente e in altre continuativamente (cronica).
Durante una risposta autoinfiammatoria il sistema immunitario innato viene attivato anche se nel corpo non sono presenti germi (Ciò significa che le cellule immunitarie si comportano come se stessero combattendo dei germi, provocando una risposta infiammatoria che interessa tutto il corpo.[1]). Questa provoca l’insorgenza della malattia con sintomi tipici tra cui febbre, eruzioni cutanee, gonfiore alle articolazione, dolore e senso di affaticamento.[1]
Perché accade questo?
Le malattie autoinfiammatorie hanno varie cause:[1]
| Mutazione Genetica |
|
| Fattori scatenanti |
|
| Cause sconosciute |
|
CAPS: sindromi periodiche associate a criopirina, FMF: febbre mediterranea familiare, TRAPS: sindrome periodica associata al ricettore del fattore tumorale, HIDS: sindrome da iperimmunoglobulinemia D
Il colpevole: IL-1β
L’interleuchina-1 beta (IL-1β) è un messaggero del sistema immunitario innato aspecifico che può svolgere un ruolo fondamentale in molte malattie autoinfiammatorie, tra cui l’attivazione della risposta infiammatoria[2]. Cosa si intende per messaggero? Si tratta di segnali rivolti alle cellule immunitarie che le richiamano nel punto in cui si trovano gli invasori.
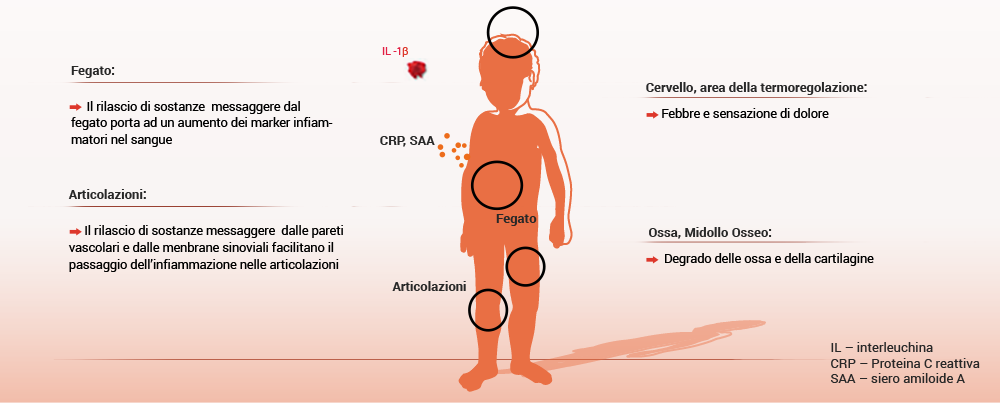
Effetti dell’IL-1 β (modificato secondo [2])
L’IL-1β ha effetti diversi su varie parti del corpo [2-6]:
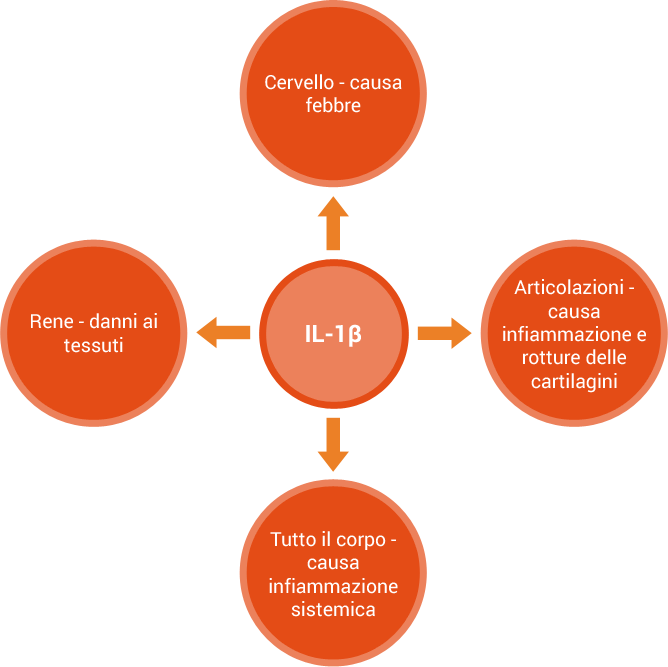
Sindromi da febbri periodiche
Le sindromi da febbri periodiche sono malattie rare nel senso che colpiscono meno di 5 persone su 10.000.[6] Sono generalmente ereditarie[1] e possono essere provocate da un cambiamento nel patrimonio genetico (DNA) del sistema immunitario innato aspecifico che fa sì che il sistema venga attivato anche in assenza di invasori da combattere. Le sindromi da febbri periodiche comprendono le sindromi periodiche associate a criopirina (CAPS), la febbre mediterranea familiare (FMF), la sindrome periodica associata al recettore del fattore di necrosi tumorale (TRAPS) e e la sindrome da iperimmunoglobulinemia D (HIDS).[1]
I sintomi riguardano il ripetersi di attacchi febbrili di durata superiore alle 24 ore e spesso accompagnati da eruzioni cutanee e dolori articolari.[1] Possono coinvolgere anche altri sintomi e talvolta possono verificarsi ulteriori danni dovuti agli effetti dell’infiammazione continua (cronica).[1]
Diagnosi
La diagnosi di CAPS, FMF, TRAPS o HIDS può essere complicata, in quanto queste malattie si verificano solo raramente ed hanno sintomi comuni a molte altre malattie. Pertanto, la diagnosi può richiedere molti test diagnostici prima di riuscire ad identificare la vera causa o condizione. E’ anche importante sapere che, per arrivare alla diagnosi, lo specialista deve escludere molte altre possibili condizioni:[7]
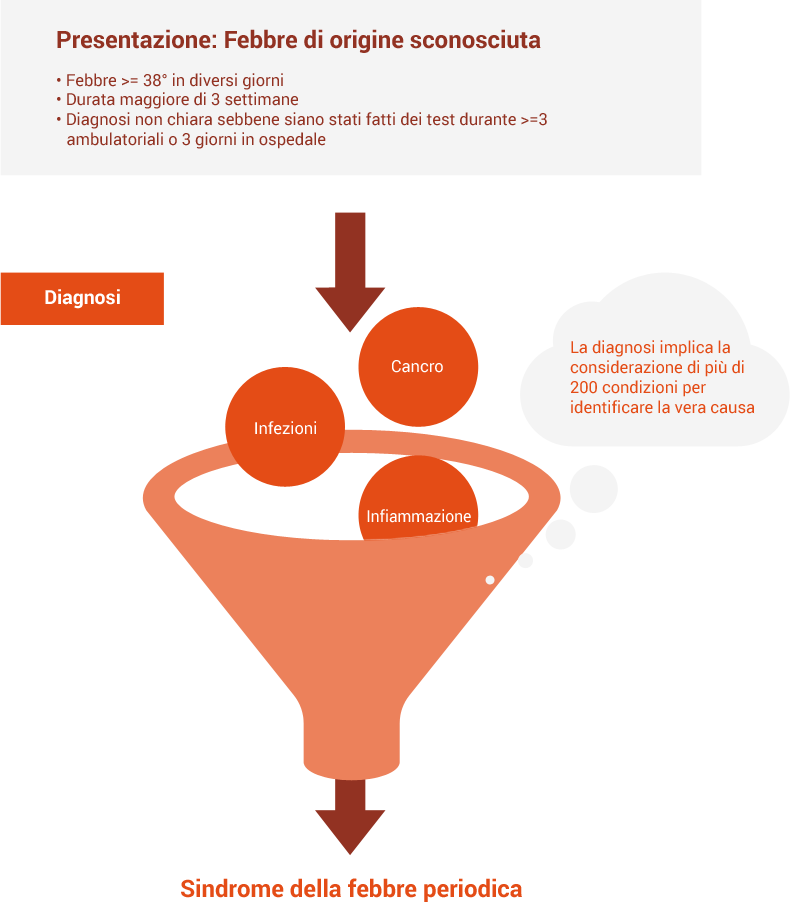
Quindi cosa sono le malattie autoimmuni?
Le malattie autoimmuni interessano il sistema immunitario acquisito. Il sistema immunitario acquisito comprende cellule immuni che in seguito ad un contatto iniziale combattono solo un tipo specifico di germe. Le malattie autoimmuni spesso comportano la formazione di anticorpi che sono erroneamente rivolti contro parti del corpo. Tra le più note malattie autoimmuni possiamo citare il morbo di Crohn, la psoriasi e l’artrite reumatoide.
Ma ci sono delle sovrapposizioni
[1]
Status: 2016-01-04
Fonti:
[1] Ciccarelli F, De Martinis M, Ginaldi L. Curr Med Chem 2014; 21: 261–269.
[2] Dinarello CA: JEM 2005; 201: 1355–1359.
[3] Dall, L, Standford JF. Available from: http://www.ncbi.nlm.nih.gov/books/NBK324 (accessed November 2015).
[4] Ceciliani F, Giordano A, Spagnolo V. Protein Pept Lett 2002; 9: 211–223.
[5] Nouri AME, Panayi GS, Goodman SM. Clin Exp Immunol 1984; 55: 295–302.
[6] Rare Diseases UK. About rare diseases. Available from: http://www.raredisease.org.uk/about-rare-diseases.htm# (accessed November 2015).



